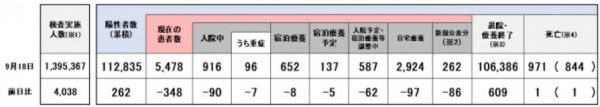
重症患者数が減ってきました。重症患者数の増減は感染患者数の増減からやや遅れるのですが、最大166人だった埼玉県内の重症患者数は、96人にまで減っています(9月18日現在)。
とはいえ、重症患者を専門に診るわれわれ集中治療医は、今も日々難しい症例に直面しており、新型コロナ感染症の恐ろしさをあらためて感じています。ひと言でいえば、重症患者の病態が多彩になっており、一筋縄ではいかなくなっているのです。
重症化に関する第5波の特徴としては、まずワクチン接種の進展により高齢者で重症化する方が激減したことがあげられます。結果的に重症患者の主体は、ワクチン未接種の50代以下に若年化しました。新型コロナ感染症は、高齢者ほど重症化しやすく、若ければ若いほど重症化しにくいとされています。しかし、若年層も一定数は重症化しますので、第5波のように感染者数が膨れ上がってしまえば、重症患者数も増えてしまいます。結局、重症患者数は過去最大になり、重症病床についても逼迫してしまいました。
また、重症化のスピードが速い患者が多かったのも第5波の特徴です。デルタ株の影響だと思われますが、発症直後からどんどん症状が悪くなり、5、6日で人工呼吸器の気管挿管が必要になるケースも散見されました。 逆に、時間がかなり経ってから重症化する患者もいました。中等症病院に発症後3、4週間入院して治療を受けたにもかかわらず症状が悪化して重症病院に転院するといったケースや、いったん良くなって人工呼吸器から離脱した後に再び悪化するケースが、少なからずありました。その一因としてあげられるのは、意外に思われるかもしれませんが、「治療の進歩」です。
逆に、時間がかなり経ってから重症化する患者もいました。中等症病院に発症後3、4週間入院して治療を受けたにもかかわらず症状が悪化して重症病院に転院するといったケースや、いったん良くなって人工呼吸器から離脱した後に再び悪化するケースが、少なからずありました。その一因としてあげられるのは、意外に思われるかもしれませんが、「治療の進歩」です。
新型コロナ感染症の治療は、当初は手探りの状態でしたが、その後1年半で世界中で知見が蓄積・共有され、確実に進歩しました。ただし、他の病気でも言えることなのですが、治療は「0か1か」ではありません。有効だとされる治療に反応しない(効かない)患者もいます。薬剤の効果は大まかに見積もって、重症患者10人のうち4人が亡くなっていたのを1人減らす程度、すなわち薬剤を使っても3人は亡くなってしまうのです。
たしかに「治療の進歩」によって、新型コロナ感染症に罹っても回復する人、重症化を避けられた人、命を失わずにすんだ人は間違いなく増えましたが、それでも重症患者は一定数発生し、亡くなってしまう人がいるのです。また治療には負の側面もあります。治療の負の側面によって、さまざまな合併症を起こすなど病態が多彩になり、治療をより難しくしている面があるのです。以下、具体的に説明しましょう。
新型コロナ感染症の治療については、おもに「薬物療法の進歩」、「酸素療法の進歩」、「腹臥位療法(うつぶせ療法)の普及」があげられます。
中等症・重症に対する薬物療法については、使用できる薬剤が増え、その使い方も確立してきました。抗ウイルス薬としてレムデシビル、サイトカイン(免疫の暴走を起こすタンパク質、第3回参照)を抑制するバリシチニブいう薬剤をセットで投与するのが標準化しています。また、サイトカインが大量に放出され、全身の炎症が強くなった中等症や重症にはステロイドを、中でもサイトカインストームと呼ぶべき強い全身炎症を示すケースにはトシリズマブを使います。両者ともに免疫抑制剤です。さらに軽症患者に対して、中和抗体薬であるカシリビマブ/イムデビマブを使って抗体カクテル療法も始まりました。このような治療法が確立したことで、重症化する方、亡くなる方は確実に減っています。しかし、これらの薬が効かない患者もいますし、いったん良くなりかけたけれどその後再び悪化する患者もいます。
さらに、ステロイドやトリシズマブによる免疫抑制が強く働いてしまうと、細菌や真菌(カビ)に感染しやすくなってしまいます。加えてデルタ株の影響からか、第5波では、比較的早期から細菌感染、真菌感染を合併する患者が増えました。中には、細菌感染症による敗血症性ショックでICUに運び込まれ、亡くなってしまった20代の方もいます。これはステロイドや免疫抑制剤の負の側面といえるでしょう。
酸素療法については、高流量鼻カニュラ(ネーザルハイフロー)の安全性が確認され、第5波以降中等症においてその使用が普及しました。酸素療法には段階があり、症状が重くなるにつれて、普通の鼻カニュラ、普通の酸素マスク、リザーバー付き酸素マスク(高流量の酸素が出るマスク)、高流量鼻カニュラ、それでもだめなら人工呼吸器を使うのがスタンダードです。このうち、気管挿管して人工呼吸を開始する一歩手前の高流量鼻カニュラは、低酸素血症(血液中の酸素濃度の低下)を防ぐために、鼻にカニュラ(チューブ)をつけて高濃度・高流量の酸素を投与する器具です。当初、高流量鼻カニュラは新型コロナウイルスの飛散量が多くて二次感染のリスクが大きいのではないかと考えられていましたが、その後安全性を示すデータが世界中から出てきたため、今では広く使われるようになりました。
もうひとつの進歩として、腹臥位療法が広く行われるようになりました。腹臥位療法とは、患者をうつ伏せにすることで背中側の潰れた肺胞を拡げ、換気機能を改善させるという療法です。
こうした高流量鼻カニュラと腹臥位療法によって、重症化せずに回復する患者は増えました。半面、中等症病院において高流量鼻カニュラと腹臥位療法でぎりぎりまで粘ることができるので、それでも症状が悪化する患者に対しては、結果的に気管挿管するタイミングが遅れてしまうケースも第5波では出てきています。
他にもさまざまな合併症の症例が増えています。治療が進歩したにもかかわらず、それによって止められずに重症化したこと、かつ重症者数が多いことを考えれば、必然の結果なのかもしれません。
たとえば、顕著に増えているのはバロトラウマ(圧外傷)です。
酸素療法では、高流量鼻カニュラまでは自発呼吸に頼って酸素を投与しますが、人工呼吸器では人工的に肺に圧をかけて酸素を投与します。圧をかけて肺を拡げることで、ガス交換可能な肺胞を増やし、効率的に二酸化炭素の吐き出し酸素を取り込めるようにするわけです。バロトラウマとは、この圧に起因する合併症で、ステロイド等の薬剤治療も関係していると言われています。
人工呼吸器で肺に圧をかけて酸素を送り込むと、その圧によって肺の末梢の肺胞が破れてしまうことがあります。その破れから空気が漏れてしまい、肺の間質という組織を通って肺の周辺、心臓の周辺、あるいは皮下にたまってしまうのです。これがバロトラウマです。バロトラウマが起こると、空気を抜くためのドレーン(排出管)が必要になったり、血圧が急激に低下する場合などにはさまざまな治療が必要になります。
あるいは、もともとあった基礎疾患(併存疾患)が悪化し、急性の糖尿病や心筋梗塞などを合併することも少なくありません。さらに、稀ではありますが、免疫に異常をきたして血球貪食症候群(白血球の一種のマクロファージが血球(白血球、赤血球、血小板)をどんどん食べてしまう病気)を合併した例もあります。
細菌感染症、真菌感染症、バロトラウマ、併存疾患の悪化、血球貪食症候群…。新型コロナ感染症の重症患者の病態は多彩になり、回復しない方は以前よりも悪くなるという印象さえ持っています。これは非常にやっかいなことで、われわれ集中治療医は、すべての可能性を頭において診療に当たらないと太刀打ちできなくなっています。実際、第5波では細菌感染の合併の可能性を考えて、最初から血液培養などの検査を行い、抗細菌薬、すなわち抗生物質を使うことも増えました。
このような難しい状況の中で医療の質を維持するために、われわれ専門医は何をしなければならないのか、何をしているのかについては、次回お話ししたいと思います。 最後に、重症の病態が多彩化して一筋縄ではいかなくなっていますが、ワクチン接種済みの方の重症化率は非常に低い――私が診ている限りにおいて、重症化した方、亡くなった方は全てワクチン未接種の方であったという事実を付記しておきます。つまり、ワクチンを接種しなければ、今後も常にさまざまな重症化のリスクにさらされ続けることになるのです。未接種の方は、今一度ワクチン接種を検討していただきたいと思います。
最後に、重症の病態が多彩化して一筋縄ではいかなくなっていますが、ワクチン接種済みの方の重症化率は非常に低い――私が診ている限りにおいて、重症化した方、亡くなった方は全てワクチン未接種の方であったという事実を付記しておきます。つまり、ワクチンを接種しなければ、今後も常にさまざまな重症化のリスクにさらされ続けることになるのです。未接種の方は、今一度ワクチン接種を検討していただきたいと思います。
(9月18 日口述 構成・文/鍋田吉郎)
※ここに記す内容は所属組織・学会と離れ、讃井教授個人の見解であることをご承知おきください(ヒューモニー編集部)。
連載第67 回は9月27日掲載予定です。